年に1度は健診・人間ドックを受けましょう
健診から始まる健康づくり


がんや生活習慣病など加齢とともに増える病気は、初期にはほとんど自覚症状がありません。そのため、病気の早期発見のためには、症状が起こってから病院に行くのではなく、定期的に健診を受けることが大切です。
さらに、病気の早期発見だけでなく、健診結果から自分の客観的な体の状態を知り、病気予防や健康づくりに役立てることが重要視されています。
広告
広告
労働安全衛生法では、勤労者が1年に1回、①「定期健診」を受診することが義務付けられています。また、②「特定健康診査(以下、特定健診)」は、40歳~74歳のすべての国民を対象に年に1回、実施される健康診断です。①には②の検査項目も包括されていますので、2つ受診する必要はありません。自営業の人で国民健康保険に加入している人はお住まいの市区町村で受診することになります。
これ以外にがん予防・早期発見対策として、一定の年齢以上の人を対象に5種類の③「がん検診」が市区町村などの自治体で行われています。
これに対し、任意の人間ドックは①②③すべてを網羅し、さらに、より詳しく全身の状態を調べることができる健康診断です。病気の早期発見や予防、健康増進を重要視する人が任意に受診するものですが、所属の健康保険組合などによる補助がある場合もあります。
特定健診とは、メタボリックシンドローム(以下メタボ)に着目した健康診断です。メタボとは、内臓脂肪型肥満に高血圧、脂質異常、高血糖などの動脈硬化の危険因子が複数重なった状態をいいます。メタボでは、これらの危険因子の数値がそれほど高くなくても、複数重なることにより、脳血管疾患や虚血性心疾患、糖尿病などといった、生命に危険を及ぼす病気の発症リスクを相乗的に高めることが確認されています。すなわち、このメタボの段階で生活習慣を改善すれば、脳血管疾患をはじめとした生活習慣病に至るのを防ぐことが期待できます。特定健診は、この生活習慣病に至るリスクの高い人を健診結果からグループ分けして、特定保健指導を行うことで、生活習慣病を防ぐことを目的としています。
健診は主に将来の重大な疾患(心筋梗塞、脳血管疾患など)のリスク(高血圧や糖尿病など)があるかを確認するもので、特定健診などがあります。検診は主に現在の疾患自体を確認するもので、がん検診などがあります。
※各項目については解説ページをご参照ください。
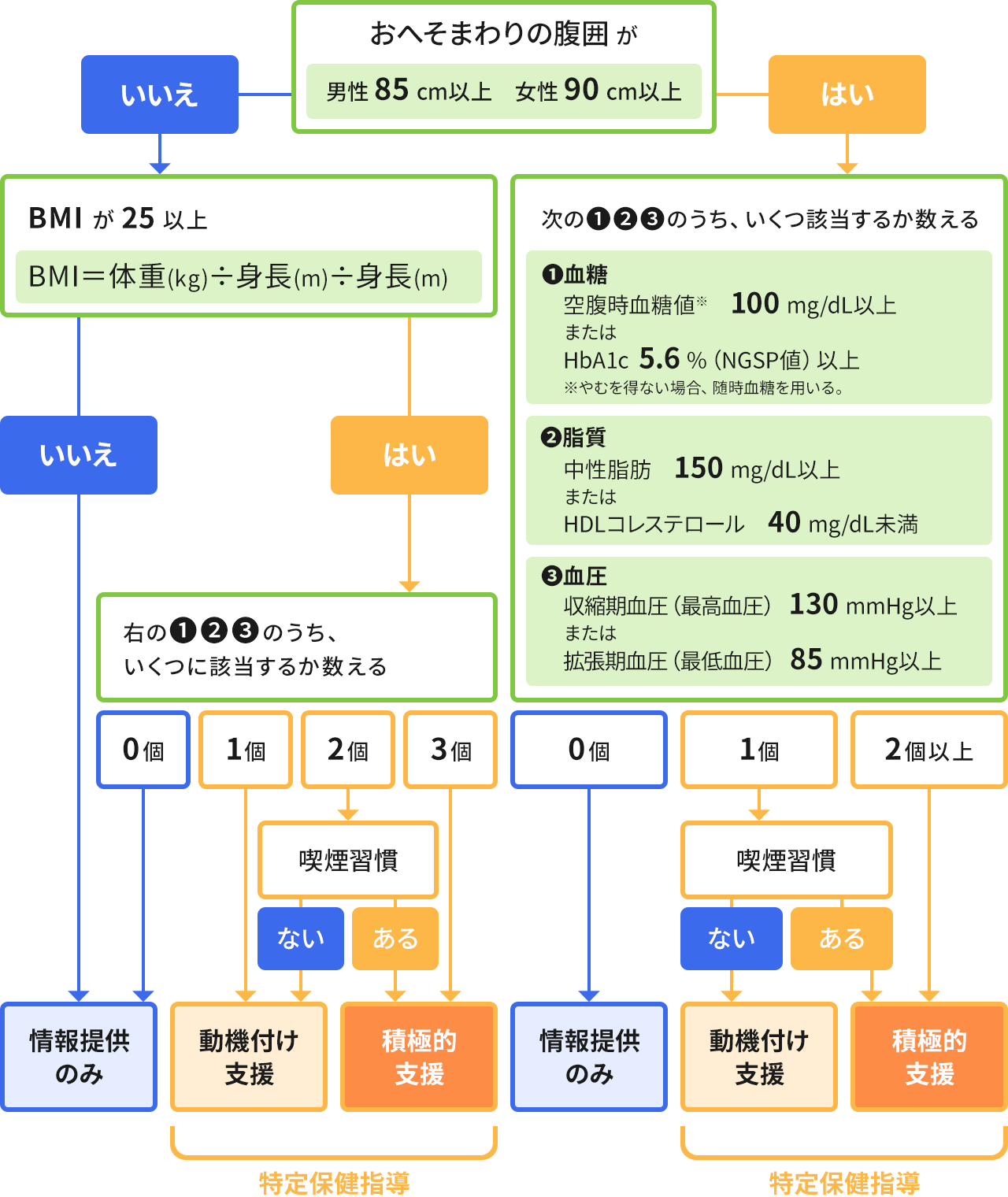
※糖尿病、脂質異常症、高血圧のうちいずれか1つでも服薬治療されている人は、特定保健指導の対象になりません。
特定健診の結果からメタボのリスクの高い人(治療中の人は除く)をグループ分けし、専門家による生活習慣改善のサポートが行われるのが特定保健指導です。当てはまるリスクの数から、動機付け支援と積極的支援の対象者にグループ分けします。
特定保健指導をグループ分けするための保健指導判定値は、血糖値がメタボの判定基準値よりやや厳しめになっています。これは、リスクが高めの段階でいち早く生活改善を行い、生活習慣病に至るのを防ぐことを目的として設定されているためです。
特定健診の対象となる40歳以上は、さまざまな生活習慣病へのリスクが高まってくる年齢でもあります。自治体や職場での補助がある場合など機会があれば、より検査項目の充実した人間ドックを受診するのもよいでしょう。
「人間ドック」とは、船を点検・修理するためのdockに由来し、人間も定期的にドックに入る必要があるという考えから生まれた言葉といわれています。
人間ドックの検査項目は、基本的に特定健診の検査項目をカバーして、さらに検査項目を追加していることがほとんどです。人間ドックでは、健診日の当日に基本検査の検査結果をもとに生活習慣などへのアドバイスを行ってくれるところも多くなっています。
また、健診施設によっては、オプションで脳ドックなどを行っているところもあります。
健康診断結果の報告書には、「異常なし」「要経過観察」「要治療」など、検査項目ごとに判定結果が記入されています。
「異常なし」は、結果が「基準値」内に収まっていることを意味します。「基準値」は、①統計学的に95%の人が健康と考えられる基準範囲や、あるいは②検査項目によっては「予防医学的閾値」が用いられます。「予防医学的閾値」とは、ある値を超えるとその検査に関連する疾病の発症率が高くなるといった疫学調査をもとに各学会が定めたものです。この基準値は、以前は正常値や参考値と呼ばれていました。
特定健診では、保健指導判定値と受診勧奨値とが区分されています。また、日本人間ドック学会では、次のような判定区分があります。
| 判定区分 | 判定内容 |
|---|---|
| 異常なし | 検査値が基準値の範囲内であったり、画像検査などで異常が認められなかった場合です。異常なしでも、過去の結果と比較して徐々に悪化していたりしたら、生活習慣の改善を考慮しましょう。 |
| 軽度異常 | 軽度の異常が認められますが、治療が必要なほどではなく、日常生活に支障はない状態です。検査に関連する生活習慣を見直しましょう。 |
| 要経過観察 (生活改善・再検査) |
すぐに治療が必要な状態ではないが、定期的に経過を観察する必要があります。3カ月後など、一定の期間生活改善に取り組んだりして、再検査をすすめられることもあります。 |
| 要治療・要精検 | 治療、もしくは精密検査が必要です。放置せず、早めに受診しましょう。 |
※このほか、「治療中」の区分があります。
健診で行われる検査の多くは、病気の可能性がある人をスクリーニング(振り分け)することを目的としています。そのため、要再検査・要精密検査といわれたら、必要な検査をきちんと受けることが大切です。自覚症状がないからなどと放置したりすると、受けた健診そのものが無駄になり、ひいては病気の重症化の原因にもなりかねません。さらに詳しい検査を受けて、「異常なし」であれば一安心ですし、万が一、病気が見つかっても、それだけ早く治療を開始できます。
前述のように、統計学的に定められた「基準値」においては、健康であっても基準値から外れている人が5%いることになります。このように、実は、自分の体の基準値は、個々人によって異なります。そのため、健診は毎年受けて経年変化を観察し、自分なりの基準値を確認することが大切です。過去の数値を蓄積することで、基準値から少しずれていても心配がないと判断できることもあります。逆に、基準値内に収まっていても、数値が右肩上がりであったり、前年と比較して大きく変動している場合は、要注意です。生活改善が必要であったり、病気が隠れていて早めの対応が必要なことも考えられます。
とくに生活習慣病は、生活習慣の改善で予防することが可能です。各項目の検査結果の意味するところを理解して、病気予防や健康づくりに活用しましょう。

広告